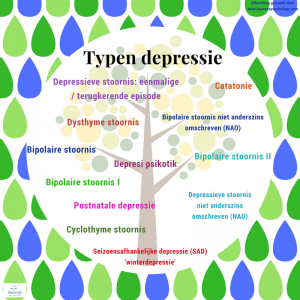
Wat is eenzaamheid eigenlijk?
Zijn er verschillende soorten eenzaamheid? Wat zijn de symptomen van eenzaamheid? Wat zijn oorzaken van eenzaamheid? Hoe weet je of je eenzaam bent? En kan je zelf echt wat doen aan eenzaamheid?
Om achter deze antwoorden te komen, moet je bij jezelf te rade gaan of moet je ernaar vragen. Het gaat over het innerlijk van een individu, zijn karaktertrekken. Die kan je niet aan de buitenkant zien. In de rubriek ‘Ik en Eenzaamheid’ gaat het hierover.
| “Eenzaamheid is een onlosmakelijk deel van het menselijk bestaan; eenzaamheid is soms functioneel. Het kan een kracht zijn tot groei als mens, tot innerlijke ontwikkeling. Eenzaamheid is meestal geen persoonlijke tekortkoming.” Uitgangspunt Coalitie Erbij |